Прививки – один из первых случаев встречи малыша с врачом. Решаясь на вакцинацию своего ребенка, вы должны помнить, что она обязательно должна проводиться по специально разработанному и утвержденному специалистами графику. Ваш терапевт всегда напомнит вам об очередной прививке, но чтобы Вы могли и сами следить за временем, мы предлагаем воспользоваться Календарем прививок.
Помните, что вакцинация является добровольной, поэтому Вы и только Вы должны решать, будут ли вашему ребенку делать прививки или нет.
Перед каждой прививкой врач должен осмотреть ребенка, измерить температуру тела, расспросить маму о поведении малыша, его самочувствии в предыдущие дни и в день вакцинации. Маме следует сообщить педиатру обо всех важных аспектах здоровья ребенка: наличии хронических и острых заболеваний, повышении температуры тела или необычном поведении в последнее время, о прорезывании зубов, контакте с больными инфекционными заболеваниями детьми, травмах. Детям, склонным к аллергическим реакциям, педиатр может порекомендовать провести подготовку к вакцинации противоаллергическими препаратами в течение трех дней перед вакцинацией, но для назначения любых лекарственных препаратов должны быть строгие показания.
В возрасте 1 и 2 месяцев проводят вторую против гепатита В, а также третью вакцинацию для детей из групп риска (по схеме 0-1-2-12). К группе риска относятся:
- Дети, рожденные от матерей, инфицированных вирусом гепатита В;
- получившие переливание крови и другие парентеральные процедуры;
- подвергшиеся оперативному вмешательству.
Противопоказаниями к вакцинации являются:
- Повышенная чувствительность к белкам дрожжевых грибков, в том числе пекарских дрожжей;
- Выраженная реакция на первое введение (повышение температуры тела свыше 40 0С, отек, гиперемия в месте введения);
- Острые проявления заболевания или обострение хронических заболеваний. При ОРВИ и острой кишечной инфекции прививки можно проводить после нормализации температуры тела.
Побочными реакциями могут быть гиперемия, болезненность, отек в месте введения, не требующие терапии, редко у взрослых, вакцинированных от гепатита В, возможны: повышение температуры тела (выше 38,8°С), головная боль, утомляемость, головокружение, рвота, тошнота, боль в мышцах и кожная сыпь, но у детей эти реакции практически не встречаются.
В возрасте 3 месяцев проводят вакцинацию против следующих заболеваний: полиомиелита, дифтерии, столбняка, коклюша. Кроме них трехмесячным детям ставят вторую вакцину против вирусного гепатита «В», которая делается по схеме 0-3-6.
Высокий уровень летальности и заразности, тяжелое течение таких недугов как дифтерия, коклюш, столбняк и требуют иммунизации в таком раннем возрасте. До года коклюш часто приводит к остановкам дыхания, иногда приводит к смертельному исходу. Осложнениями этого заболевания также являются энцефалопатия, пневмония, глухота, ателектазы, судорожный синдром.
Не менее опасно течение дифтерии. Оно сопровождается желудочковой аритмией, удушьем, токсическим миокардитом, нефрозом и шоком; сердечной недостаточностью, пневмонией, полиневритом.
Столбняк часто вызывает у детей развитие переломов, пневмонию и ларингоспазму, кому.
До достижения четырехлетнего возраста вакцинацию от столбняка, коклюша и дифтерии проводят комбинированной вакциной АКДС. В нее включены очищенные дифтерийные и столбнячные анатоксины, убитые возбудители коклюша. Схема вакцинации следующая:
- Первая прививка: в возрасте 2-3 месяца.
- Вторая и третья прививки проводятся с интервалом в один месяц.
- Ревакцинация – через год от последней прививки.
АКДС вводят внутримышечно, в верхний наружный квадрант ягодицы.
Иногда ее заменяют вакциной АДС-М без коклюшного компонента с меньшей дозой анатоксинов, АЛС без коклюшного компонента.
Противопоказаниями к этой иммунизации являются судорожный синдром в анамнезе и прогрессирующие заболевания нервной системы.
При введении АКДС-вакцины возможны такие реакции в норме, как:
- Гиперемия и отечность в месте инъекции.
- Лихорадка.
- Болезненность.
Редкими реакциями являются:
- Отек Квинке.
- Пронзительный крик.
- Полиморфная сыпь.
- Крапивница.
Единичные осложнения:
- Энцефалит.
- Анафилактический шок.
- Афебрильные судороги.
- Энцефалопатия.
В трехмесячном возрасте вводят и противополиомиелитную вакцину. Обычно это ИПВ – инактивированные полиомиелитные вакцины. Они содержат убитые вирусы полиомиелита. Ввод осуществляют инъекционно, обычно в плечо или бедро. Кроме них используют полиомиелитные вакцины ОПВ, они вводятся под язык, капельнно.
Самым серьезным осложнением такой иммунизации может стать вакцинассоциированный полиомиелит. Опасность представляют и вакцинированные ОПВ дети, они, в течение месяца, выделяют вирус полиомиелита. Это увеличивает риск заражения других детей, при контакте. По этой причине, рекомендуется ИПВ или изоляция вакцинированных детей от невакцинированных.
После введения ОПВ не рекомендуется посещать садик в течение полутора-двух месяцев. Оптимально сочетать оба вида вакцинаций. После иммунизации вырабатывается «защита» от паралитической формы полиомиелита. Ставят прививки от полиомиелита три раза: в 3-4, 5-6 месяцев, а также ревакцинируют в 18-20 месяцев.
В этом возрасте 4,5 месяцев делают повторные вакцины, которые направлены на иммунизацию от полиомиелита, дифтерии, столбняка и коклюша. Существует целый ряд противопоказаний для повторной вакцинации, основанных на наблюдениях состояния ребенка после первой.
- Местные реакции превышали 8 см.
- В течение недели наблюдались легкие неврологические нарушения.
- Была выраженная температурная реакция с судорогами.
- В течение двух суток имел место коллапс.
- В период до трех суток от первой прививки развивалась сердечная недостаточность.
- В пределах 48 часов возникал безутешный крик или плач, продолжающийся не менее трех часов.
- Происходили поражения нервной системы с прогрессирующим течением.
- Возникали судороги в анамнезе, не связанные с повышением температуры тела.
- При высоких температурах тела вакцинацию следует отложить до ее нормализации.
В возрасте полугода необходимо провести третью вакцинацию от полиомиелита, дифтерии, столбняка и коклюша, а также против вирусного гепатита В. Она вводится по схеме 0-3-6 или 0-1-6.
Прогрессирующая энцефалопатия является противопоказанием к этим иммунизациям. Ввод прививок следует отложить, если у ребенка имеются острые заболевания, обострения хронических недугов. Вакцинацию производят только при выздоровлении или в период ремиссии.
Сегодня принято ставить комплексные вакцины, они потребуют единичного ввода и направлены на борьбу со всеми вышеперечисленными заболеваниями, исключая гепатит «В», они также защищают малышей от Haemophilus influenza.
В возрасте 12 месяцев проводят вакцинацию против кори, краснухи, эпидемического паротита, а также четвертую вакцинация против вирусного гепатита В для детей из групп риска по схеме 0-1-2-12).
Корь занимает одно из первых мест по смертности среди инфекционных заболеваний, это вирусное заболевание может, осложняться пневмонией, отитом, слепотой, поражением органа слуха, умственной отсталостью, подострым склерозирующим панэнцефалитом.
Вакцинация может производиться моновакцинами против каждого заболевания – 4 инъекции в разных шприцах в разные участки тела. Но более оправдано применение ассоциированных тройных вакцин паротитно-краснушно-коревой вакцины, которая вводится подкожно в подлопаточную область или на границе нижней и средней трети плеча с наружной стороны.
На введение вакцины возможна реакция в виде повышения температуры тела (не выше 390C), возникновения сыпи, покашливания, покраснения зева, насморка. Противопоказанием для проведения противокоревой вакцинации являются:
- Переливание препаратов крови, интервал между прививкой и переливанием не менее 3 месяцев;
- Аллергическая реакция на антибиотики группы аминогликозидов (неомицин, канамицин);
- Аллергическая реакция на яйца кур в анамнезе (при вакцинации импортной вакциной);
- Острое заболевание или обострение хронического заболевания;
- Активный невылеченный туберкулез;
- Период терапии, направленной на подавление иммунитета;
- Лейкоз, лимфома любых типов и другие онкологические заболевания;
- Первичный и приобретенный иммунодефицит.
В возрасте 18 месяцев необходимо осуществить первую ревакцинацию от полиомиелита, столбняка, дифтерии и коклюша. Для этого используют вакцины АКДС, но только в том случае, если не было побочных реакций на предыдущие по схеме прививки. Если они имели место, то назначаются прививание АДС или АДС-М. Данные вакцины не содержат коклюшный компонент, который приводит к серьезным осложнениям после вакцинации.
Вторая ревакцинация против полиомиелита осуществляется в 20 месяцев. Она необходима для продления «срока действия» иммунитета, а также увеличения его силы. Ее можно проводить с использованием оральной полиомиелитной вакцины. После ввода не следует кормить и поить ребенка на протяжении часа. Если это произошло, придется закапать прививку повторно.
В возрасте 6 лет проводят ревакцинацию против кори, краснухи, эпидемического паротита.
Начиная с этого возраста дети попадают в организованные коллективы школ, в связи с чем увеличивается вероятность заболевания краснухой, корью и паротитом в несколько раз. Вакцинация против данных заболеваний эффективна в 96% случаев. Наиболее опасно развитие данных заболеваний у детей в период полового созревания. Паротит, развившийся в этот период, может привести к орхиту — воспалению яичек у мальчиков, что нередко является причиной мужского бесплодия. Краснуха наиболее опасна для девушек в период беременности, так как приводит к развитию тяжелых пороков развития плода. Вакцинация детей от краснухи важна для создания обширной иммунизированной прослойки общества, чтобы снизить возможность встречи любой беременной женщины с вирусом краснухи.
В возрасте 6-7 лет проводят вторую ревакцинацию против дифтерии, столбняка.
Дети в возрасте до 14 лет входят в группу высокого риска возникновения летального исхода при развитии дифтерии. Вакцинация против дифтерии эффективна у 95-100% привитых. В случае заболевания дифтерия у привитого протекает в более лёгкой форме. Смертность вакцинированных в 10 раз меньше, чем не вакцинированных, паралич дыхательной мускулатуры при токсической форме дифтерии встречается в 5 раз реже.
Противопоказанием для ревакцинации против дифтерии и столбняка является тяжелая аллергическая или неврологическая реакция на предшествующие введения вакцины, то есть в случае развития шока или нарушений дыхания.
В возрасте 7 лет проводят ревакцинацию против туберкулеза.
Восприимчивость людей к туберкулезу имеет волнообразное течение, она высока у грудных детей, у школьников она снижается и вновь возрастает в период полового созревания. Не вакцинированные дети заболевают туберкулезом в 15 раз чаще, чем те, кто был привит. Важно знать, что вакцинация не защищает от туберкулеза на 100%, но практически исключает возможность развития тяжелых форм туберкулеза, например, туберкулезного менингита.
Иммунитет после введения вакцины сохраняется приблизительно 7 лет, поэтому ревакцинацию детей, привитых в родильном доме, проводят в этом возрасте. Перед проведением ревакцинации организуется туберкулиндиагностика (реакция Манту). Отрицательная реакция свидетельствует об отсутствии иммунитета к микобактерии туберкулеза и необходимости ревакцинации. Это значит, что ребенок не инфицирован и не защищен. Если же реакция Манту будет положительной (на месте введения туберкулина в течение 72 часов возникло уплотнение более 5 мм в диаметре), или в предыдущие годы наблюдался «вираж» туберкулиновой пробы (впервые появилась положительная реакция, либо уплотнение увеличилось на 6 и более мм, в сравнении с предыдущим годом, или возникло уплотнение диаметром более 17 мм), это свидетельствует об инфицировании микобактерией туберкулеза. Хотя инфицирование еще не означает заболевание, ревакцинацию проводить нельзя. Такой ребенок должен быть направлен на консультацию фтизиатра, и ему будет назначено профилактическое лечение противотуберкулезными препаратами, чтобы инфицирование не перешло в истинное заболевание туберкулезом.
В 14 лет проводят третью ревакцинацию против дифтерии, столбняка, ревакцинацию против туберкулеза, третью ревакцинацию против полиомиелита.
Стойкий иммунитет против дифтерии и столбняка сохраняется приблизительно 5 лет, после чего плавно угасает, поэтому ревакцинация против данных заболеваний требуется каждые 10 лет.
Об актуальности ревакцинации против столбняка говорит тот факт, что возбудитель столбняка крайне распространен в окружающей среде, его можно обнаружить в почве, уличной грязи, фекалиях животных. Даже через мельчайшие повреждения слизистых и кожи возбудитель может проникнуть в организм и вызвать заболевание. У новорожденных входными воротами инфекции может быть пупочная ранка.
Взрослым от 18 лет каждые 10 лет от последней ревакцинации необходимо проведение ревакцинации против дифтерии и столбняка.
В Российской Федерации иммунопрофилактика осуществляется в соответствии с Федеральным законам «Об иммунопрофилактике инфекционных болезней», «Основами законодательства РФ об охране здоровья граждан» и Федеральным законом «О санитарно-эпидемиологическом благополучии населения».
Вакцинопрофилактика инфекционных заболеваний включает в себя плановую иммунизацию и иммунизацию по эпидемическим показаниям.
Плановые прививки проводятся во всех регионах страны, возраст, кратность и количество прививок регламентированы Национальным календарём профилактических прививок, включающим в себя обязательную иммунизацию против 11 заболеваний: корь, туберкулез, столбняк, вирусный гепатит В, коклюш, дифтерия, полиомиелит, паротит, грипп, краснуха, ветряная оспа (с 2009 года).
Прививки по эпидемическим показаниям проводятся населению, проживающему на территориях, для которых характерно распространение определенных инфекций. Эти зоны утверждены Министерством здравоохранения России. На данных территориях проводится плановая вакцинопрофилактика сибирской язвы, лихорадки Ку, бруцеллеза, чумы, туляремии, клещевого весенне-летнего энцефалита, лептоспироза.
Экстренно по эпидемическим показаниям проводится вакцинопрофилактика при обнаружении неблагоприятной эпидемической обстановки (например, пандемия гриппа) или при контакте восприимчивого лица с источником инфекции (например, укус собаки, травма, половой контакт с больным человеком или носителем). Экстренно иммунизация может проводиться против таких заболеваний, как грипп, вирусный гепатит В, столбняк, дифтерия, краснуха, коклюш, корь, паротит, коклюш, менингококковая инфекция, бешенство, гемофильная инфекция, вирусный гепатит А, клещевой энцефалит.
К вакцинации по эпидемическим показаниям относится и постановка прививок против бешенства, сибирской язвы, бруцеллеза работникам животноводческой и сопутствующих отраслей.
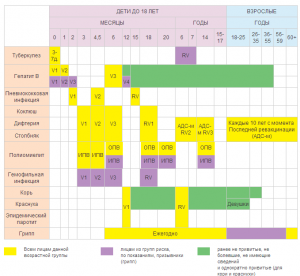
Национальный календарь профилактических прививок РФ 2014
Приказ Минздрава России №125н от 21.03.2014 (приложение 1)
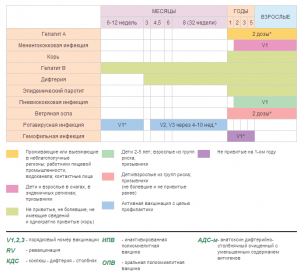
Календарь профилактических прививок по эпидемическим показаниям РФ 2014 (в сокращении)
Приказ Минздрава России №125н от 21.03.2014 (приложение 2)
ДЕТИ И ВЗРОСЛЫЕ
* схема, согласно действующим инструкциям по медицинскому применению препаратов
1. Приказ Министерства здравоохранения РФ от 21 марта 2014 г. N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»